Ontregelvoorbeelden in de ziekenhuiszorg
Je vindt hier voorbeelden om regeldruk te verminderen in de ziekenhuiszorg.
Hoe kunnen we de medisch specialistische zorg ontregelen?
~
-
Dit is wat er in de ziekenhuiszorg ontregeld wordt.
-
Van patiënten wordt een zorgvuldiger verslag gemaakt dan voorheen, terwijl verpleegkundigen minder registratielast hebben en betere ondersteuning krijgen tijdens het klinisch redeneren. Het HMC is blij met de overstap naar de classificaties NANDA-I, NIC en NOC.
-
Per 1 januari 2023 zijn Huisartsenorganisatie Noord-Kennemerland (HONK), Huisartsenorganisatie Kop van Noord-Holland (HKN) en Noordwest Ziekenhuisgroep een gezamenlijk project gestart met als doel het terugdringen van de administratieve last in de samenwerking tussen huisartsen en medisch specialisten.
-
Drie verpleegkundigen van het Reinier de Graaf Gasthuis hebben naar aanleiding van de training (Ont)regel de Zorg die binnen Reinier de Graaf georganiseerd werd de overdracht vanuit de dialyse naar de verpleegafdeling ontregeld.
In de oude situatie moest de dialyseverpleegkundige een overdracht maken voor elke patiënt die gedialyseerd moest worden en opgenomen was op de verpleegafdeling. Voor deze overdracht verzamelde de dialyseverpleegkundige veel informatie vanuit verschillende plekken in het systeem; van medicatie tot een volledige rapportage. Niet alleen kost het maken van een overdracht tijd, het is ook foutgevoelig door het kopiëren en plakken van patiëntengegevens. Gemiddelde zijn er 550 overdrachten gemaakt in 2022, dat komt neer op ongeveer in totaal een kleine 140 uur. Dat is op jaarbasis bijna vier weken fulltime werk!
Met behulp van de aangeleerde methodieken uit de training (Ont)regel de Zorg is het onderwerp in kaart gebracht in samenwerking met verschillende stakeholders. Ook is hierbij uitgezocht dat het wettelijk verplicht is om een gezamenlijk dossier te voeren. Als verpleegkundigen in het archiefscherm de rapportage kunnen lezen en metingen kunnen zien, is dat voldoende.
Per november 2022 is de schriftelijke overdracht komen te vervallen. Waarbij in de nieuwe situatie de rapportages van de dialyse door de verpleegkundigen in het systeem gelezen kunnen worden en er een mondelinge overdracht plaatsvindt van eventuele bijzonderheden.
Voor de dialyseverpleegkundigen is deze ontregeling erg fijn, omdat het tijd, werkplezier en de veiligheid van zorg bevordert. Wil je hier meer over horen? Neem dan contact op met Reinier de Graaf via BVZ@rdgg.nl
-
Tips voor andere ziekenhuizen:
-
Organiseer [ont]regelsessies waarin alle betrokken partijen vertegenwoordigd zijn, om zo tot een goed, gezamenlijk gedragen besluit te komen.
-
Stimuleer zorgprofessionals om zelf onderwerpen aan te dragen en bied handvatten om hier zelf mee aan de slag te gaan.
Wat is er gedaan?
In het Jeroen Bosch ziekenhuis zijn ze hard bezig met het [ont]regelen van de zorg. Vanuit de afdelingen Strategie en Kwaliteit & Veiligheid worden samen met zorgprofessionals bijeenkomsten georganiseerd waarin verschillende registraties en administratieve handelingen worden ontregeld. Onderwerpen die bij eerdere bijeenkomsten onder andere aan bod gekomen zijn: de registratie van de pijnscore tijdens opname en het afnemen van de gehele NANDA-anamnese bij alle patiënten.
Uitgangspunten en aanpak
Voorheen werd bij elke opname dagelijks de pijnscore vastgelegd. Nu is ervoor gekozen om tijdens de opname, indien er 24 uur een pijnscore (NRS) van minder dan 4 wordt aangegeven, te stoppen met het dagelijks registreren van de pijnscore. Wat blijft is dat na een interventie waarbij pijn wordt verwacht, in ieder geval de eerste 24 uur één keer per dienst de pijnscore wordt geregistreerd in het EPD. Daarnaast blijft dat na het inzetten van een interventie gericht op pijnvermindering bij een pijnscore van minimaal 4, de pijn binnen 90 minuten met de patiënt wordt geëvalueerd. Deze score hoeft niet binnen 90 minuten, maar wel voor het einde van de dienst geregistreerd te worden in de verpleegkundige rapportage.
In het geval van de NANDA-anamnese is de aanleiding voor de [ont]regelsessie dat niet alle domeinen van de verpleegkundige anamnese voor elke patiënt of opname relevant zijn. NANDA staat voor North American Nursing Diagnoses Association en is een classificatie die verpleegkundigen helpt een diagnose te stellen. Uitgangspunten in het Jeroen Bosch ziekenhuis zijn dat de NANDA-anamnese de basis vormt van het verpleegkundig proces en dat de NANDA-anamnese zo snel mogelijk na opname, maar uiterlijk binnen 24 uur, wordt afgenomen. Nieuw is dat een aantal domeinen verplicht is gesteld, namelijk algemeen, (1) gezondheidsbevordering, (2) voeding, (3) uitscheiding, (4) activiteit/rust, (5) waarneming en cognitie en (12) welbevinden. Bij het afnemen van de anamnese worden in ieder geval de verplichte domeinen uitgevraagd, aangevuld met de voor de patiënt relevante domeinen op basis van klinisch redeneren.
Vervolg/effecten
Door deze aanpassing wordt uitgegaan van het klinisch redeneren door de verpleegkundige en wordt de eigen regie van de patiënt gestimuleerd.
Successen en leermomenten
Door de ontregelsessies samen met zorgprofessionals afkomstig uit diverse disciplines te organiseren bundelen we onze krachten en komen we tot goede oplossingen! Daarnaast worden de zorgprofessionals gestimuleerd met nieuwe ideeën voor ontregelonderwerpen te komen en hier ook zelf mee aan de slag te gaan.
-
-
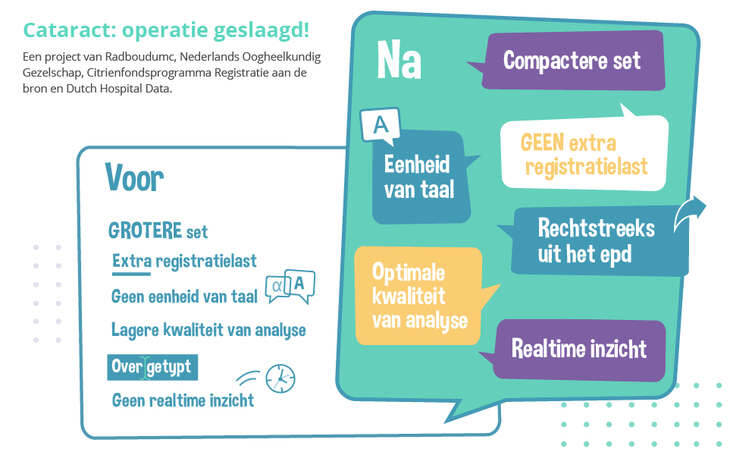
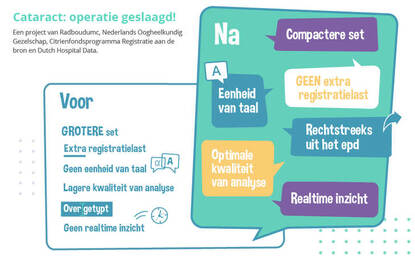
Omdat de zorginformatie in het Radboudumc op de afdeling Oogheelkunde niet meer overgetypt hoeft te worden is de registratielast met maar liefst 80% afgenomen. De juiste gegevens kunnen rechtstreeks uit het epd gehaald worden. En dat levert tijdwinst op én data van hogere kwaliteit!
Wat is er gedaan?
Het Nederlands Oogheelkundig Gezelschap (NOG) ontwikkelde samen met Registratie aan de bron een nieuwe dataset voor de kwaliteitsregistratie van cataractoperaties aan Dutch Hospital Data (DHD). In 2020 verduurzaamde het Radboudumc de kwaliteitsregistratie voor cataractoperaties. Betrokken professionals van de afdeling oogheelkunde lichtten hun zorgpad door en als onderdeel van het optimaliseren werd ook gekeken naar welke klinische gegevens minimaal vastgelegd moeten worden. Dit bouwden ze vervolgens in hun epd Epic in. De data kunnen nu automatisch uit het epd gehaald worden en na een korte check worden doorgezet naar DHD. Uit de effectmeting van Registratie aan de Bron een jaar later, in 2021, bleek dat de administratielast met 80% was afgenomen.
Uitgangspunten
Omdat er jaarlijks in totaal ongeveer 175.000 cataractoperaties uitgevoerd worden kan een betere en efficiëntere kwaliteitsregistratie veel opleveren. Bovendien bestaat de kwaliteitsregistratie volledig uit gegevens die toch al in het epd vastgelegd worden als onderdeel van het zorgproces. Als er eenduidig en eenmalig geregistreerd wordt is er betere, realtime beschikbare data als basis voor analyse, benchmarking en feedback. Uiteindelijk levert dit tijdwinst op en een kleiner risico op fouten omdat gegevens niet meer uit het epd overgetypt hoeven te worden in de kwaliteitsregistratie.
Aanpak
Per 1 december 2020 is de cataractregistratie in gebruik genomen. Instellingen wordt sindsdien gevraagd om over te stappen en tot automatische aanlevering over te gaan. Het NOG en DHD bieden de ziekenhuizen die hiermee aan de slag willen ondersteuning. Ook ontwikkelden het Radboudumc en Registratie aan de bron een handleiding voor de implementatie. Die handleiding is te raadplegen via de website van het NOG. Hier is ook de dataset en andere ondersteunende documentatie te vinden. Op de website van Registratie aan de bron is ook een mini documentaire te zien over de aanpak.
Bij de implementatie zijn een hoop verschillende personen en partijen betrokken. Zo spelen de oogartsen en technisch oogheelkundig assistenten een belangrijke rol. Maar ook de it-specialisten in de ziekenhuizen, bij Epic en DHD zijn onmisbaar. Tot slot is DHD de schakel bij het verzamelen, beheren en analyseren van de data.
Vervolg
In het Radboudumc zijn ze ontzettend blij met dit resultaat. Mede door deze mooie resultaten zijn er steeds meer ziekenhuizen die hier gebruik van (willen) maken. In een eerder artikel kon je al lezen dat het Onze Lieve Vrouwe Gasthuis (OLVG) en het Alrijne ziekenhuis ook bezig waren met de implementatie. Binnenkort kunnen dus hopelijk zowel ziekenhuizen die gebruik maken van Epic als van HiX de verduurzaamde kwaliteitsregistratie cataract in hun ziekenhuis implementeren.
Successen en leermomenten
Een belangrijke eerste stap in het proces is de analyse van het zorgproces. Deze moet namelijk centraal staan. Daarnaast speelt IT een cruciale rol. De dataset moet worden ingebouwd in het epd en er vervolgens uitgehaald kunnen worden en verstuurd worden naar DHD. Tot slot moeten de gebruikers van het epd de informatie juist invullen. Daarom moeten er bij sommige items instructiemeldingen verschijnen.
Tips voor andere ziekenhuizen:
- Zowel het NOG, als Registratie aan de bron, als DHD willen heel graag ondersteunen bij de implementatie in andere ziekenhuizen. Neem dus vooral contact op zodat je het wiel niet nog een keer hoeft uit te vinden!
- Om je epd goed te kunnen gebruiken en alles eruit te kunnen halen moet je sommige registraties verplicht stellen. Na een tijdje wordt het dan routine!
Bron: Registratie aan de bron - Good practice – 80 procent tijdwinst door verduurzaamde kwaliteitsregistratie cataract – Radboudumc - 80 procent tijdwinst door verduurzaamde kwaliteitsregistratie cataract - Radboudumc - Registratie aan de bron
-

Het verminderen van de regeldruk op de poliklinieken is een belangrijk onderdeel binnen het Reinier de Graaf. Geïnspireerd door het VWS-programma [Ont]Regel de Zorg zijn in het ziekenhuis meerdere ‘ontregelaars’ bezig om de administratieve taken voor zorgprofessionals te verminderen. Zo vergroten ze niet alleen het werkplezier van collega’s, maar ook de kwaliteit van zorg.
Enthousiaste ontregelaars
René Correljé is ontregelaar op de polikliniek Oogheelkunde, waar hij inmiddels al mooie stappen heeft gemaakt op het gebied van ontregelen. René: “Ik was al langer bezig met dit thema, dus ik was blij dat we hiermee aan de slag konden op de poliklinieken.” René meldde zich direct aan voor de cursus ontregelen die in het Reinier de Graaf ziekenhuis aangeboden wordt. “Een leerzame opleiding”, vertelt hij. “Je doet veel kennis op en je ontmoet collega’s uit andere disciplines die ook enthousiast worden van ontregelen. Met elkaar hebben we verkend wat we konden ontregelen, waardoor je ook nieuwe invalshoeken leert kennen.”Het scanproces
Samen met Maaike Bozemoj van de polikliniek Urologie verdiepte René zich in een specifiek onderdeel: het scanproces op de poliklinieken. “De bak waar alles in wordt gelegd om te scannen lag altijd erg vol en het aantal acties dat dit vervolgens opleverde was onvoorstelbaar. Ik heb op de oogpolikliniek gekeken of het wel nodig is om al die documenten in te scannen. Wat bleek? In veel gevallen was het compleet overbodig. Op de oogpolikliniek hebben we het inscannen dus meteen afgeschaft voor bepaalde documenten, zoals de medicatielijst of vragenlijsten van patiënten. Dit scheelt niet alleen ons veel werk, maar ook het scanteam.”Minder vinkjes
Daarnaast keek René ook kritisch naar de vinkjes die moesten worden gezet bij fysieke patiëntconsulten. “Ik stelde de vraag: doen we er iets mee? Maar het bleek geen enkele meerwaarde meer te hebben. Dat doen we nu dus ook niet meer op onze polikliniek. Daar word ik als ontregelaar best blij van, want dat scheelt onze afdeling toch al snel 55.000 vinkjes op jaarbasis.”Netwerkoverleg (ont)regel de zorg
“De grootste uitdaging voor ontregelaars is het meekrijgen van mensen. Daarom moeten wij taai en vasthoudend zijn. Ik zou altijd adviseren om te beginnen met de kleine, kortlopende dingen. Wat op de oogpolikliniek ook helpt is dat het ontregelen van zorg een onderdeel is van het jaarplan, waardoor het een echt thema is op de afdeling. Tevens zou ik (poli)klinieken aanraden om ontregelproject thema’s met elkaar te delen. Wij hebben een netwerkoverleg van (ont)regel de zorg, georganiseerd door ons Bureau Verpleegkundige Zaken. Daar kwam ik er bijvoorbeeld achter dat iemand anders al bezig was om de wachtlijst-agenda te vervangen door een jaarplanning, iets waar bijna alle poliklinieken mee worstelen. Het delen van elkaars kennis en ervaringen is heel belangrijk om ook de grotere thema’s in het ziekenhuis aan te kunnen pakken.”Met [Ont]regel de zorg worden werkprocessen efficiënter en het zorgt voor meer tijd en werkplezier. Wil je meer weten over [Ont]regel de zorg? Neem dan contact met ons op via ons contactformulier. Of zou je graag meer willen weten over hoe ze het ontregelen in het Reinier de Graaf aanpakken? Neem dan contact op met de ontregelaars in het Reinier de Graaf ziekenhuis via BVZ@rdgg.nl.
-

Wat is er gedaan?
Sinds 2016 maakt het ziekenhuis St Jansdal gebruik van barcodescanning tijdens de medicatietoedieningen. Zo kan er digitaal gecheckt worden of de juiste medicatie aan de juiste patiënt wordt toegediend. Het proces start in de ziekenhuisapotheek bij binnenkomst van de medicatievoorraad. Daar wordt gecheckt of de medicatie voorzien is van een QR- of barcode. Zo nodig wordt deze daar alsnog op aangebracht. Het is belangrijk om verpleegkundigen zodanig te faciliteren, dat het scannen sneller gaat dan het handmatig afhandelen van een toediening. Door dit systeem is het ook mogelijk om voorraadbeheer toe te passen. Ook wordt er gemonitord wat de top tien niet scanbare medicatie is. Hier wordt vervolgens actief actie op ondernomen. Al deze stappen zijn basisvoorwaarden om het closed loop proces uiteindelijk goed te kunnen laten verlopen!
Het scannen wordt zowel ingezet in de ziekenhuisapotheek als op de verpleegafdelingen, specialistische afdelingen en SEH. Door het scannen is er geen tweede check meer nodig op de door de apothekersassistente uitgezette medicatie. Op de afdeling ondersteunt het verpleegkundigen bij het verifiëren van de juiste medicatie voor de juiste patiënt, op de juiste tijd en met de juiste dosering. Bij bereiding van medicatie op de afdeling vindt er nog wel een tweede controle plaats door een tweede verpleegkundige. Wel checkt het systeem de juiste ingrediënten van de bereiding. Desalniettemin scheelt een digitale medicatiecheck tijd en is het veiliger voor de patiënt.
Daarnaast werkt het St Jansdal met een medicatiebewakingssysteem dat de patiënten in het ziekenhuis gedurende de gehele opname in de gaten houdt. Het kan onder andere de wisselwerking tussen verschillende medicijnen in de gaten houden en monitort het effect dat de medicijnen hebben op de patiënt. Zo controleert bijvoorbeeld het systeem het effect van de medicatie op wijzigende lab-uitslagen. Zo kan het medicatiegebruik efficiënt worden bewaakt. Dit systeem geeft een reductie van 55% van het aantal meldingen bij voorschrijven voor artsen gedurende de dag en het levert maar liefst 45% meer tijd op. Tijd die vervolgens weer extra aan de patiënt besteed kan worden!
Aanpak
Na de implementatie is men gestart met een regiegroep kliniek. Deze multidisciplinaire gebruikersgroep komt maandelijks bij elkaar. Hierbij moet je denken aan vertegenwoordiging namens de verpleegkundigen, iemand vanuit de apotheek, artsen, ondersteunende diensten en technisch beheerders van het EPD. De groep bespreekt knelpunten met betrekking tot de registratie in het verpleegkundig dossier, daarnaast worden er werkprocessen geoptimaliseerd. Ook worden nieuwe ontwikkelingen gepresenteerd, waarbij eindgebruikers input en feedback kunnen leveren. Door met meerdere disciplines bij elkaar te komen kunnen de knelpunten makkelijker worden opgelost. Iedereen kan items aandragen die aangepakt kunnen worden, afdelingen leren van elkaar en maken gebruik van elkaars expertise.
Uitgangspunten
- Goed proces
Om het medicatietoedieningsproces goed te kunnen laten verlopen moet aan alle randvoorwaarden worden voldaan. Van binnenkomst van medicatievoorraad in de apotheek, verspreiding in huis, het voorschrijven door artsen, tot het faciliteren van verpleegkundigen om de medicatie te kunnen toedienen. Alleen indien het ‘juiste’ proces makkelijker gaat dan een workaround zullen zorgprofessionals deze werkwijze volgen. Zelfs de opiaten registratie verloopt op deze wijze. Er hoeft niet meer ’s nachts geteld te worden of de opiatenvoorraad klopt. Ook dit bespaart de verpleegkundigen tijd.
- Communicatie
Extra belangrijk gedurende de implementatie en de optimalisatie van het proces is de communicatie tussen alle betrokken partijen. De lijnen zijn heel kort. Er is maandelijks overleg met de regiegroep waarin problemen kunnen worden aangekaart en in gezamenlijk overleg worden hier oplossingen voor gevonden.
- Goed voorschrijven
Het is essentieel dat artsen de juiste medicatie voorschrijven. Als het namelijk in de basis niet goed gaat, dan verlopen de vervolgstappen in het proces niet zoals beoogd. Artsen worden daarom getraind door de ziekenhuisapotheker bij aanvang van de aanstelling. Daarnaast is het mogelijk dat artsen hun favoriete instellingen kunnen maken voor medicatie die zij vaak gebruiken.
Vervolg/Effecten
Een belangrijk effect van de invoering van barcodescanning is dat de veiligheid omtrent medicatie toedieningen flink is gestegen. Er zijn minder handmatige controles nodig waardoor er minder menselijke fouten gemaakt kunnen worden. Bovendien verloopt het proces sneller, mits aan alle voorwaarden is voldaan. Ook hoeft er minder vaak contact opgenomen te worden met de apotheek omdat de voorraad via een automatisch systeem beheerd wordt. Daarnaast kan het medicatiegebruik van patiënten in het ziekenhuis makkelijker gecontroleerd worden waardoor er minder problemen zijn omtrent medicatieverificatie. Ook kan de nierfunctie van een patiënt makkelijk gemonitord, doordat lab uitslagen gekoppeld zijn. Hierdoor wordt het snel gesignaleerd als er zich problemen voordoen.
Successen en leermomenten
Doordat het St Jansdal zelf indien nodig alle individuele medicatie voorziet van een QR-code lukt het om alle stappen van het medicatieproces te monitoren en hier op te interveniëren. Daarnaast is er in de ziekenhuisapotheek de monitoring op niet-scanbare medicatie. Hier wordt naar gekeken zodat de percentages gescande medicijnen hoog blijven en is zichtbaar hoe goed het St Jansdal al op weg is. Ook leidinggevenden kunnen zien hoe goed de afdeling bezig is met scannen van medicatie. Daarom zijn ze ook ontzettend trots op wat ze tot nu toe al behaald hebben! Die successen moeten ook regelmatig gevierd worden zodat men gemotiveerd blijft eraan te werken.
Wil je hier meer over weten? Dan kan je contact met ons opnemen via ons contactformulier.
-

Nella Verschuur, verpleegkundige op de afdeling Buik- en Oncologische chirurgie vertelt over haar ervaringen met ORDZ in ziekenhuis Gelderse Vallei.
Wat is er gedaan?
We hebben ingezet op de doelstelling: minder administratie en vertrouwen in vakmanschap, waardoor zorgprofessionals meer tijd hebben voor de patiënt en meer werkplezier ervaren. Het ontregelen bestond: uit het schrappen van administratie, het ontdubbelen en efficiënter en slimmer regelen.
Voorbeelden hiervan in ons ziekenhuis zijn: de pijnscore is van drie keer daags verminderd naar een keer daags, de decubitusscreening van 12 vinkjes naar een 2 vinkjes, bloeddrukmetingen etc. worden nu automatisch in het EPD opgeslagen, het document toestemmingsverklaring aanvraag nazorg geschrapt, het landelijk beleid stoppen met terminaalverklaring geïmplementeerd, de risicoscreening sputovamo op de kinderafdeling geschrapt.
Het is belangrijk te realiseren dat het landelijk ontregelen van de zorg lastig is, omdat iedere organisatie eigen structuren, protocollen en werkwijzen heeft. Daarom kun je ontregelingen van andere ziekenhuizen niet rechtstreeks overnemen. Maar van de voorbeelden van anderen kun je wel leren.
Aanpak en vervolg
Wij hebben in Ziekenhuis Gelderse Vallei een tweejarig ontregelproject gehad. Ik was lid van de projectgroep. De projectgroep bestond uit twee verpleegkundigen en een projectleider. Aanvullend op deze projectgroep was er een klankbordgroep. Hierin zaten onder andere artsen, medewerkers van de apotheek, applicatiebeheer, afdeling kwaliteit etc. Op zes verschillende afdelingen was een afdelingswerkgroep opgezet. Bestaande uit een verpleegkundige, arts en afdelingsmanager. Op deze afdelingen zijn we concreet aan de slag gegaan met een aantal ontregelpunten.
Dit project is in december 2020 afgerond. Nu is de projectgroep nog actief als ‘expert’ ‘ontregel de zorg’. De groep denkt actief mee bij ontregelvraagstukken. De borging van het gedachtegoed ORDZ is geregeld door het op te nemen in verschillende programma’s en door de inzet van ORDZ-experts. Ook heeft applicatiebeheer hierin nog een belangrijke rol. Aanvragen voor nieuwe lijsten, etc. komen vaak bij hen binnen. Regelmatig vragen zij dan aan ons als experts om even mee te denken vanuit de ontregelgedachte.
Successen en leermomenten
Iedereen wordt blij van de bereikte successen. Het is soms lastig om tot een succes te komen, omdat er verschillende disciplines of afdelingen bij betrokken zijn. Daarbij heb je te maken met normensets, technische mogelijkheden, etc. Maar de successen zorgen ook voor motivatie om met elkaar door te gaan met ontregelen en kritisch te kijken naar de administratie die je doet.
Belangrijke vragen die je jezelf kunt stellen om te kijken of een handeling ontregeld kan worden, zijn de vragen van de ‘trechter van verdunning’:
- Is het noodzakelijk om dit uit te voeren/vast te leggen? Voor de patiënt? Of gaat er iets mis in het zorgsysteem als dit niet gebeurt?
- Wat is het beoogde effect van de (administratieve) handeling? En wordt dit effect hiermee ook bereikt?
- Is de (administratieve) handeling doelmatig? Wegen de kosten op tegen de baten?
Tips voor andere ziekenhuizen
Vertrouwen en steun vanuit de raad van bestuur en het management zijn belangrijke sleutels tot succes. Ontregelen doe je niet in één dag. En ook wij zijn na een tweejarig project niet klaar met het ontregelen. De ontregelgedachte moet onderdeel worden van een organisatie. Dit vraagt om een lange adem. Iedereen heeft hier baat bij en zorgprofessionals hebben lef en doorzettingsvermogen.
Durf als zorgprofessional kritisch vragen te stellen en kritisch te kijken naar je eigen handelen en je eigen ‘stokpaardjes’. Waarom vullen we de kwetsbare ouderenscreening in? De patiënt is toch preoperatief al gezien door de geriater en de nodige interventies zijn toch al ingezet? Dan vullen we het dus nog in om ‘100 procent’ te scoren. Noodzakelijk? Wat wordt hiermee bereikt? Is het doelmatig? Bij het stellen van de juiste vragen kun je de trechter van verdunning gebruiken.
Dit is nu even een kritische noot na het invullen van scorelijstjes. Maar ook wij als zorgprofessionals zitten vaak vast in eigen systemen. Zoals aftekenlijstjes van werkzaamheden. Waarom aftekenen wat er gedaan is? Je kunt het toch ook zien áls de materialen niet zijn bijgevuld? Het is heel mooi dat de inspectie bij het laatste bezoek niet alleen in gesprek is gegaan over hoé dingen zijn geregeld, maar ook over wat er is ontregeld.
Het is belangrijk om ‘Ontregel de Zorg’ op de agenda te houden binnen de VAR, RVB en medische staf. Begin klein, bij succes worden mensen enthousiast en gaan door.
Durf vragen te stellen en houd ‘ontregel de zorg’ in beweging! Als het lukt om overbodige handelingen te schrappen en slimmer te werken met gebruik van technische mogelijkheden. Dan levert dat meer kostbare tijd op voor onze patiënten, betere zorg en meer werkplezier!
Reactie Arjen Hakbijl:
‘Als raad van bestuur van Ziekenhuis Gelderse Vallei staan we vierkant achter ‘Ontregel de Zorg’, omdat we vinden dat vertrouwen in het vakmanschap van de professionals binnen een aantal kaders echt leidend moet zijn. Dat heeft onze samenleving hard nodig en zeker de zorg.Kwaliteit van zorg voor de patiënt en het werkplezier voor onze medewerkers is meer gediend met een goede verbetercultuur van verbeteren op basis van wat je als professional ziet en wilt leren van wat er goed gaat en wat er beter moet, dan van heel veel registratie. Soms is die nodig, te vaak niet. De doelstelling van ‘Ontregel de Zorg’ en de mooie voorbeelden willen we steeds op de radar houden en delen tussen ziekenhuizen. Onze verpleegkundigen die hierbij betrokken zijn tonen daar echt leiderschap in en daar zijn we trots op. In verbinding met medisch specialisten en allerlei ondersteunende afdelingen willen we dat steeds weer verder brengen.’
-

Wat is er gedaan?
Voorheen werden patiënten die in het Reinier de Graaf Gasthuis (RdGG) met ontslag gingen, altijd 24 uur na ontslag gebeld om te vragen hoe het gaat. Dagelijks ging het soms om meer dan 10 telefoongesprekken. Het is echter de vraag of dit wel zinnige zorg is. Het kost tenslotte veel tijd, tijd die ten koste gaat van de zorg voor patiënten op de verpleegafdeling. Het proces is daarom zoveel mogelijk omgedraaid. Patiënten worden nu extra goed geïnformeerd voordat ze naar huis gaan. Als er dan nog vragen zijn, kunnen patiënten zelf bellen. Soms zijn er uitzonderingen, daar is dan extra aandacht voor.Uitgangspunten
Het uitgangspunt is dat de zorg en aandacht voor de patiënten toekomt aan de patiënten op de afdeling. Uiteraard is er sprake van een kritische blik om in te schatten wanneer iemand extra nazorg nodig heeft. Maar de insteek is om op de afdeling zoveel mogelijk tijd te besteden aan de patiënten die daar liggen.Aanpak
Het RdGG is een van de voorlopers met het ontregelen van zorg. Een groot deel van de handelingen in de kliniek, zoals het zetten van vinkjes bij zorghandelingen, is al geschrapt. Medewerkers van het ziekenhuis worden opgeleid middels trainingen om zelf regeldruk te verminderen. In het RdGG is een netwerk van zogenaamde ‘ontregelaars’ opgezet. Dit zijn verpleegkundigen die als experts kritisch naar regels en registraties kunnen kijken. Met een training worden de tools aangereikt om te bepalen welke administratieve registraties zinvol zijn en welke onzinnige registraties geschrapt kunnen worden. Het (ont)regelnetwerk wordt ondersteunt door een begeleidingsteam. Dit zijn medewerkers van Bureau Verpleegkundige Zaken, Kwaliteit&Veiligheid en Zorgcontrol. Zij kijken mee om dit proces zo goed mogelijk te begeleiden.Vervolg
Ondanks dat het RdGG goed op weg is, zijn ze nog lang niet klaar. Ook de komende tijd zal het RdGG medewerkers blijven stimuleren om eigen ideeën in te brengen en grensverleggend te zijn in het verbeteren van de zorgverlening. Ook de komende maanden zullen nieuwe Reinier-ontregelaars worden getraind om de zorgprocessen op de verschillende poliklinieken te onderzoeken en zo de registratielast ook daar te verminderen!Successen en leermomenten
Een belangrijke succesfactor is het opleiden van eigen ontregelaars. De ontregelaars staan midden in de praktijk en weten precies hoe processen binnen hun werk verlopen en waar de knelpunten zitten. Zij kunnen uiteindelijk het beste inschatten welke administratieve registraties zinvol zijn en welke geschrapt zouden kunnen worden.
De ervaring leert dat het vormen van een (ont)regel netwerk een positief effect heeft op de samenwerking tussen verschillende afdelingen. Ontregelaars kijken via het netwerk kritisch naar processen en de implementatie van nieuwe regels. Hierdoor ontstaat zowel op de kliniek als polikliniek een efficiëntere manier van werken waarbij medewerkers zich betrokken én gehoord voelen.
Een onderdeel van het succes is ook de samenwerking van het begeleidingsteam met het netwerk van (ont)regelaars. Door de expertises te bundelen kan het proces zowel op inhoud, als op voortgang gemonitord en ondersteund worden.
Tips voor andere ziekenhuizen
• Ontwikkel of faciliteer een training: zo leert iedereen dezelfde goede methodiek!
• Betrek andere stafafdelingen: het betrekken van stafafdelingen en stimuleren van samenwerking bevordert het slagen van het project!
• Zorg voor een centrale aansturing van het (ont)regel netwerk. -

Wat is er gedaan?
Het Jeroen Bosch Ziekenhuis (JBZ) heeft de modified Ranking Scale (mRS) afgeschaft. De mRS is een vragenlijst voor CVA-patiënten die na ontslag naar huis gaan en is onderdeel van de DICA-registratie voor CVA-zorg.Uitgangspunten
Voor de CVA-zorg worden verschillende gegevens verzameld voor de DICA-registratie DASA. Een van die items is de mRS, die de functionele gezondheidstoestand drie maanden na het CVA meet. Deze wordt telefonisch afgenomen door de CVA-nazorgverpleegkundige van de thuiszorg voor die groep CVA-patiënten die na ontslag naar huis gaat. Het afnemen en verzamelen van de gegevens die nodig zijn voor deze indicator is erg intensief en levert veel praktische knelpunten op. De uitkomst van de indicator kan iets zeggen over de kwaliteit van zorg, mits deze wordt vergeleken met andere CVA-ketens.Aanpak
Aan de hand van de door het JBZ zelf ontwikkelde Exnovatiegids, een stappenplan voor [Ont]Regeling, is door de kwaliteitsfunctionaris van de afdeling Neurologie, samen met betrokken professionals, onderzocht of deze indicator meerwaarde heeft en hoe dit opweegt tegen de ervaren regeldruk. Om dit te kunnen doen, is er contact geweest met de DICA en de verantwoordelijken voor deze landelijke indicator, zodat er binnen het JBZ meer achtergrondkennis was over het ‘waarom’ van deze indicator, welke ontwikkelingen op dit gebied zijn en wat de gevolgen zouden zijn als dit niet meer geregistreerd werd. Tevens is hierover een gesprek gevoerd met een zorgverzekeraar.Op basis van de gevoerde gesprekken en afwegingen was de conclusie dat de meting van de mRS geen grote meerwaarde heeft zonder goede vergelijking met andere CVA-zorgketens. Doordat in de huidige vergelijking geen casemix correctie plaatsvindt, is die vergelijking niet goed te maken. Omdat de uitkomst niet goed met andere ziekenhuizen vergeleken kan worden, aangezien casemix correctie niet plaatsvindt, is daarom besloten om deze meting te [Ont]Regelen.
Vervolg
De nazorgverpleegkundigen van de thuiszorg zijn blij dat ze de gewonnen tijd in de directe patiëntenzorg kunnen stoppen. En de uitkomst van de meting wordt niet gemist!Tips voor andere ziekenhuizen
- Doe een goede analyse naar de meerwaarde van de handeling of registratie.
- Raadpleeg relevante professionals, instanties en bronnen zodat je het onderwerp van allerlei verschillende kanten hebt bekeken.
- Gebruik een stappenplan, zoals de Exnovatiegids. Dit kan je helpen bij het juist doorlopen van de benodigde stappen.
-
Wat is er gedaan?
Het Jeroen Bosch Ziekenhuis (JBZ) is gestopt met het in het elektronisch patiëntendossier (epd) registreren van infuusnaalden die kortdurend gebruikt werden.Uitgangspunten
Op de afdeling Dagbehandeling werden dagelijks +/- 60 infuusnaalden in het epd geregistreerd, terwijl die kortdurend gebruikt werden (voor het toedienen van een infuuskuur of sedatie bij endoscopische onderzoeken). Dit waren 60 x 11 muisklikken = 660 muisklikken per dag.Gezien de korte opnameduur van deze patiëntengroep is men zich gaan afvragen wat nut en noodzaak is van deze uitgebreide registratie. De registratie bleek te zijn ontstaan bij invoering van het epd. Aan deze vorm van registratie lag geen verplichting ten grondslag, de reden van registratie was de mogelijkheid in het epd. Op het moment dat je daar een infuusnaald invoert, krijg je als het ware automatisch alle andere velden te zien en word je geacht deze in te vullen.
Aanpak
Aan de hand van de door het JBZ zelf ontwikkelde Exnovatiegids, een stappenplan voor [Ont]Regeling, is onder andere de ziekenhuisbrede werkgroep van het verpleegkundig proces om input gevraagd. Ook is de vraag of afschaffen mogelijk was voorgelegd aan het Ministerie van Volksgezondheid, Welzijn en Sport. Zij gaven beide het advies dat [Ont]Regelen mogelijk is, indien dit gebaseerd is op een goede onderbouwing en aan de hand van klinisch redeneren wordt bepaald wanneer registreren wél zinvol is of wordt. Op basis daarvan is de registratie [Ont]Regelt.Vervolg
Door het afschaffen van de registratie is er nu meer tijd voor de patiënt op de dagbehandeling. Daarnaast zijn de verpleegkundigen nu minder met dossiervoering bezig, wat uiteindelijk ook het werkplezier vergroot. Het effect is echt merkbaar op de werkvloer en de verpleegkundigen zeggen nog steeds regelmatig tegen elkaar: "Wat is het toch fijn dat we die infuusnaalden niet meer hoeven te registeren!".Successen en leermomenten
Als je aan de slag gaat met [Ont]Regelen worden er kritische vragen aan je gesteld. Dit draagt bij aan een goed onderbouwde keuze, maar kan je ook zo aan het wankelen brengen waardoor je uiteindelijk opgeeft. In het JBZ ging men op zulk soort momenten terug naar de kern (het ‘waarom’), waardoor je telkens weer terugkomt bij de essentie van het [Ont]Regelen: het verminderen van de regeldruk, meer tijd overhouden voor zaken die er wel toe doen voor de patiënten en daarmee het vergroten van het eigen werkplezier.Dit specifieke voorbeeld laat zien hoezeer registratie vanuit een bepaalde gewoonte blijft bestaan!
Tips voor andere ziekenhuizen
- Blijf geloven in je eigen initiatief!
- Bedenk steeds: wat is de meerwaarde voor de patiënt en waarom wilde ik dit in eerste instantie graag [Ont]Regelen?
-

Wat hebben jullie ontregeld?
We hebben de risicoscreening op decubitus zo ingericht dat we uitgaan van vakmanschap van verpleegkundigen. Er wordt niet standaard meer een meetinstrument ingevuld. Een verpleegkundige geeft met 2 anamnesevragen aan of de patiënt decubitus heeft of risico heeft op decubitus. Verpleegkundigen die wat minder klinische ervaring hebben of twijfelen kunnen in het protocol (die met een link in het EVD is ingebouwd) de risicofactoren inzien. De geformuleerde risicofactoren zijn gebaseerd op een evidence based instrument. Daarnaast is de keuze gemaakt om bij ontslag te toetsen of patiënt (alsnog) decubitus heeft ontwikkeld tijdens de opname. Deze uitkomsten gekoppeld aan de verwachting uit de opname anamnese geeft zinnige informatie aan verpleegkundigen over geboden zorg.Korte toelichting: Hoe zijn jullie te werk gegaan?
We hebben gebruik gemaakt van de trechter van verdunning. We hebben met werkgroep (verpleegkundigen) van een afdeling het idee uitgewerkt. Het kernteam [Ont]regel de zorg is daarna in gesprek gegaan met de ziekenhuisbrede werkgroep decubitus. Om intern de besluitvorming af te stemmen hebben maken we gebruik van een beslisboom.Wat merken jullie ervan/ wat is resultaat?
Minder onzinnige registratie. Risico-inschatting op deze manier sluit veel beter aan bij het verpleegkundig proces. Dit geeft werkplezier bij verpleegkundigen. Daarnaast kunnen we door de uitkomsten te delen ook leren van best practice binnen ZGV.Wat zouden jullie als belangrijkste tip meegeven aan collega’s die ook willen ontregelen (lessons learned)?
Eigen interpretatie van verplichte instellingsrichtlijnen (NIAZ) heeft ervoor gezorgd dat we het tijden lang op een manier hebben gedaan die meer administratie vroeg en niet aansloot bij het verpleegkundig proces. Tip: Neem breed mensen mee zodat je breed draagvlak hebt voor deze verandering. Anders loop je het risico dat het teruggedraaid wordt wanneer er 1 schakeltje minder goed loopt. -

Wat is er gedaan?
Het Reinier de Graaf Gasthuis (RdGG) heeft de verrichtingenregistraties op de afdeling Oncologie verminderd. Het aantal te registreren verrichtingen is daardoor op de afdeling oncologie teruggebracht van 38 naar 16 en de registraties van ruim 30.000 naar 8.000 op jaarbasis.Uitgangspunten
Binnen RdGG is [ont]regel de zorg geïnitieerd door het Bureau Verpleegkundige Zaken en er is gekozen om in de kliniek te starten met ontregelen. Het doel van dit project was niet blindelings schrappen, maar om de bedoeling van registraties te achterhalen en op basis daarvan keuzes te maken. Bij het schrappen is daarom afgesproken dat de registratie van een verrichting zinvol is als deze bepalend is voor de declaratie van de dbc, als de verrichting een kostprijs heeft en/of als de registratie door de afdeling wordt gebruikt voor beleid.Aanpak
Om [ont]regel de zorg breed bekend te maken binnen het ziekenhuis en alle betrokken afdelingen mee te nemen, is gestart met het trainen van één verpleegkundige van iedere verpleegafdeling in de methodiek van [ont]regel de zorg. Deze verpleegkundigen vormen een netwerk ontregelaars dat iedere twee maanden samenkomt om centrale en decentrale thema’s te evalueren, en registraties aan te passen of te schrappen. Een begeleidingsteam met mensen van de afdelingen Kwaliteit en Veiligheid, Zorgcontrol, Bureau Verpleegkundige Zaken en Lean begeleidt de ontregelaars bij het ontregelen. Om ook de rest van het ziekenhuis te informeren is op intranet een pagina ingericht waarop informatie over ontregelen is te vinden en waar ontregelsuccessen worden gedeeld.Vervolg
Na de succesvolle start wordt het verminderen van de verrichtingenregistratie nu ook op de andere verpleegafdelingen opgepakt. Het is echt een quick win waarmee in korte tijd vele vinkjes zijn vervallen die door verpleegkundigen gezet moeten worden. Daarnaast wordt door het netwerk ontregelaars ook op een aantal thema’s bekeken of de registratielast verminderd kan worden. Dit zijn onder andere de NRS, de DOS-score, het uitvoeringsverzoek in POINT en dubbelingen in de verpleegkundige rapportage.Successen en leermomenten
Landelijk blijkt dat 30% van alle regels formeel zijn en 70% informeel. Je kunt dus heel veel zelf ontregelen binnen de eigen organisatie en dat was voor de ontregelaars van RdGG echt een eyeopener. Gedurende het traject werd ook een verandering van de mindset zichtbaar.Tips voor andere ziekenhuizen
- Zorg voor training. Op die manier zorg je dat ontregelaars een goede methodiek gebruiken.
- Houd overzicht in je organisatie. Zorg ervoor dat alle initiatieven op de radar blijven.
- Betrek stafafdelingen. Het betrekken van stafafdelingen en stimuleren van samenwerking tussen afdelingen als Kwaliteit en Veiligheid, Zorgcontrol, Bureau Verpleegkundige Zaken en Lean onderling en met de verpleegafdelingen bevordert het slagen van het project.
- Plan realistisch. Zowel het ontregelen zelf als het meekrijgen van stakeholders en de implementatie kosten tijd.
Bij foto:
Vlnr: Marlies Bergwerff (DBC adviseur Zorgcontrol), Miep van Gilst (Adviseur Bureau Verpleegkundige Zaken), Mirjam Dijkxhoorn (verpleegkundige afdeling oncologie). -

Kunt u in een paar zinnen kort uitleggen wat jullie hebben ontregeld?
Aan een proef van Ziekenhuis Gelderse Vallei waar in totaal zestig patiënten aan meedoen meten deze patiënten thuis hun gezondheid en hoeven ze minder vaak naar het ziekenhuis voor controle. Patiënten controleren zelf thuis hun gezondheid. Dat bespaart niet alleen tijd, het levert ook minder stress op. Deze proef wordt verlengd en uitgebreid. “We gaan naar het dubbele aantal voor beide groepen”, vertelt Angelique Groot, projectleider e-health van het Edese ziekenhuis.Korte toelichting: Hoe zijn jullie te werk gegaan?
De groep bestond uit dertig patiënten met chronisch hartfalen en dertig patiënten met longziekte COPD. De groep met chronisch hartfalen kreeg van het ziekenhuis een bloeddrukmeter en weegschaal mee naar huis. Thuis meten zij elke dag hun gewicht en om de dag hun bloeddruk. Deze gegevens voeren zij in in een app. Eens in de zoveel tijd vullen zij een vragenlijst in, waarna zij beeldbellen met hun verpleegkundige. COPD-patiënten meten thuis geen data, maar vullen thuis wel vragenlijsten in. Ze houden ook een korte lijntje met de verpleegkundige en kunnen altijd contact opnemen.Wat merken jullie ervan/ wat is resultaat?
Bij de groep patiënten met chronisch hartfalen zien we dat de bloeddruk thuis anders is. Bij ons in het ziekenhuis is die hoger. Dus stel je de medicatie vaak in op een te hoge bloeddruk. Door de thuismetingen hebben we extra en betere data, waardoor we mensen sneller op de juiste medicatie hebben. Het geeft direct gezondheidsvoordelen. Ook bij de groep met longziekte COPD levert het voordelen op. Namelijk dat de hoeveelheid ziekenhuisbezoeken veel minder is. Daarnaast geeft de wetenschap dat mensen thuis worden gemonitord hen een veiliger gevoel.Wat zou u als belangrijkste tip meegeven aan collega’s die ook willen ontregelen (lessons learned)?
Met het oog op de vergrijzing wil het ziekenhuis bekijken of dit een manier is om goede zorg te kunnen blijven leveren wanneer de vraag verder stijgt. “We willen voorbereid zijn op de toekomst”, motiveert Groot. Die bestaat volgens haar niet uit uitsluitend thuismeten. “We combineren dit met een beeldconsult, zodat onze verpleegkundigen bijvoorbeeld zien of iemand vocht vasthoudt. Dat is een waardevolle combinatie, maar nog niet 100 procent ideaal. Je wilt een band opbouwen met een patiënt en daarvoor is het belangrijk elkaar ook echt te zien. Wij denken dat de zorg van de toekomst bestaat uit een combinatie van digitale en fysieke zorg.Bron: Artikel ‘Patiënten blij, ziekenhuis blij: proef thuis meten uitgebreid’ in De Gelderlander (5 augustus 2020).
-